「発熱を伴った関節痛」を訴えて外来を受診する患者は多い。腫脹・熱感・痛みなど、一見して明らかな関節の炎症所見を伴う場合もあれば、システムレビューによってはじめて判明する関節炎もある。今回は、「発熱と関節痛を同時に訴える」場合に対する一般的なアプローチと、考えるべき鑑別診断についてレビューする。
関節痛への一般的アプローチ
患者が「関節が痛い」と訴えているとき、その疼痛の原因が臨床的に有意な炎症によって惹起されたもの(関節炎)か、それとも別のものかを知ることが重要になる。関節炎の有無は、他覚的に腫脹・疼痛・発赤・熱感を確かめることによって判断するが、股関節など構造的に触診が不可能な関節もある。大腿前部や鼠径部の疼痛に加えて、股関節の内旋・外旋に著しい制限を認める場合は、股関節の単関節炎を疑う。
関節炎が認められた場合、次に考えることは「急性か、慢性か」「単関節炎か、多関節炎か」の2点で、この結果をもとに鑑別診断の方向付けを行う。さらに、侵された関節の分布パターン(小関節優位・上肢大関節優位・下肢大関節優位)によって診断の絞り込みを行うというのが、一般的なアプローチとなる。
以下に、「急性関節炎の鑑別(単関節炎・少関節炎・多関節炎に分類)」、「発熱+多関節炎の鑑別ポイント」を挙げたので参考にしてほしい。
表1 急性関節炎の鑑別
単関節炎
(Monoarticular) |
少関節炎
(Oligoarticular) |
多関節炎
(Polyarticular) |
皮膚病変を伴う
関節痛 / 関節炎 |
化膿性関節炎
結核性関節炎
真菌性関節炎
細菌性心内膜炎
痛風
偽痛風(CPPD沈着症)
|
播種性淋菌感染症
Brucellosis
真菌性関節炎
Histoplasmosis
Coccidioidomycosis
Sporotrichosis
反応性関節炎
Chlamydia trachomatis
Salmonella enteritidis
Salmonella typhimurium
Shigella flexneri
Yersinia enterocolitica
Yersinia pseudotuberculosis
Campylobacter jejuni
細菌性心内膜炎
リウマチ性疾患
成人スティル病
炎症性腸疾患関連関節炎
乾癬性関節炎
強直性脊椎炎
腫瘍随伴症候群
血清病(serum sickness)
サルコイドーシス
糞線虫症
(Strongyloidiasis)
ギニア虫感染症
(Dracunculiasis)
|
ウイルス感染症
Hepatitis B virus
Hepatitis C virus
HIV
Cytomegalovirus
Epstein-Barr virus
Arboviruses
急性リウマチ熱(Acute rheumatic fever)
関節リウマチ
回帰熱(relapsing fever:Borrelia recurrentis)
Whipple’s disease
Giardiasis
Loa loa infection
Toxoplasmosis
腫瘍随伴症候群
心房粘液種
薬剤性(Fluoroquinolone-induced)
家族性地中海熱 |
ライム病
播種性淋菌感染症
慢性髄膜炎菌血症(Chronic meningococcemia)
梅毒
ロッキー山脈紅斑熱(Rocky Mountain Spotted Fever)
Rat-bite fever(Streptobacillus moniliformis)
発疹チフス
Parvovirus B19感染症
HIV感染症
風疹(自然感染、ワクチン接種後)
デング熱
全身性エリテマトーデス
クリオグロブリン血症
Schnitzler症候群 |
表2 発熱+多関節炎の鑑別ポイント
| 40℃以上の発熱 |
成人スティル病
細菌性関節炎
全身性エリテマトーデス
|
対称性の小関節滑膜炎 |
関節リウマチ
全身性エリテマトーデス
ウイルス性関節炎 |
| 発熱が関節炎に先行 |
ウイルス性関節炎
ライム病
反応性関節炎
成人スティル病
細菌性心内膜炎
|
痛みの程度に比して関節の腫脹が目立つ |
結核性関節炎
細菌性心内膜炎
炎症性腸疾患関連関節炎
巨細胞性動脈炎
ライム病 |
| リウマトイド因子陽性 |
関節リウマチ
ウイルス性関節炎
結核性関節炎
細菌性心内膜炎
全身性エリテマトーデス
サルコイドーシス
血管炎 |
移動性関節炎 |
急性リウマチ熱
播種性淋菌感染症
播種性髄膜炎菌感染症
ウイルス性関節炎
全身性エリテマトーデス
急性白血病
Whipple病 |
| 朝のこわばり |
関節リウマチ
リウマチ性多発筋痛症
成人スティル病
反応性関節炎・ウイルス性関節炎の一部? |
関節の腫脹に比して痛みが強い |
急性リウマチ熱
家族性地中海熱
急性白血病
HIV感染症 |
| 白血球増多(15,000/mm3以上) |
細菌性関節炎
細菌性心内膜炎
成人スティル病
血管炎
急性白血病 |
寛解と再発を繰り返す |
ライム病
結晶性関節炎
炎症性腸疾患関連関節炎
Whipple病
家族性地中海熱
成人スティル病
全身性エリテマトーデス |
| 白血球減少 |
全身性エリテマトーデス
ウイルス性関節炎 |
|
ウイルス感染症による多発関節炎
ウイルス感染症による多発関節炎は、一般的に多関節炎が多く、発熱が関節炎に先行したり、白血球が減少したりすることがある。また移動性の関節炎を呈することもある。ここで、2つのウイルス感染症について見ていきたい。
●Parvovirus B19(ヒトパルボウイルス)
小児ではりんご病(Fifth Disease;伝染性紅斑)が有名だが、成人においては急性の関節リウマチ様多発関節炎を引き起こすことがある。また、男性よりも女性に感染した場合で、関節炎を引き起こす頻度が高い。発熱は比較的まれで、症例の約15%に顔面紅斑が見られるのが特徴だ。
診断は、「ヒトパルボウィルスB19-IgM抗体(抗VCA-IgM抗体)」によって行うのが一般的だ。ただし、「紅斑が出現している妊婦について、このウイルスによる感染症が強く疑われ、IgM型抗体価を測定した場合」のみに保険請求できるので、注意を要する。
●HIV感染症
急性HIV感染症(acute retroviral syndrome)では、「関節痛」が60%〜80%の症例で出現するとされる。また、HIV感染症の臨床経過において、必ずしも炎症所見を伴わないが、強い関節痛が認められることがあり、これを“painful articular syndrome”と呼んでいる。HIV感染者においては、反応性関節炎の発症頻度が高いとする報告もあるため、見逃さないようにしたい。
急性HIV感染症の診断は、IgG抗体およびIgM抗体に加え、HIVコア蛋白質であるp24抗原を検出する「第4世代HIV抗体検査」が用いられる。この検査法が普及したことにより、ウィンドウピリオド(検査では感染が分からない空白期間)の短縮が期待されている。
細菌感染症による多発関節炎
細菌感染症による多発関節炎は、「淋菌性」と「非淋菌性」に大別される。
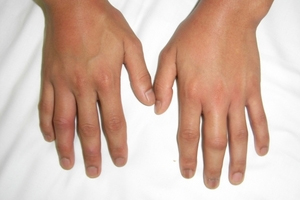 |
| 写真1 淋菌性関節炎による関節炎 手指小関節の発赤・腫脹を認める(東京都立駒込病院感染症科 柳沢如樹先生のご厚意による |
●淋菌性関節炎
淋菌性関節炎は、Sexually-activeな若年者の細菌性関節炎の原因として最も一般的であり、男性:女性比は約1:3である。病像には2タイプあり、移動性多発関節炎・皮膚病変・腱滑膜炎(tenosynovitis)という典型的な「三徴」を来すものと、非対称性単関節炎・多関節炎で発症するものがある。ちなみに腱滑膜炎は、手関節・足関節・手指小関節を侵し、強い疼痛を伴う(写真参照)。
診断を行うためには関節液のグラム染色を行うが、感度が低く、50%以下とされている。よって、グラム染色だけに頼らず、患者から性交渉歴を詳しく聞き取ると共に、咽頭・子宮頸部・尿道・直腸からも淋菌培養検体を採取することが、診断確定において重要である。また、PCRの有用性も報告されている。
ただ、淋菌性関節炎は抗菌薬を投与し始めれば速やかに軽快するため、診断確定が困難な症例においては、セフトリアキソンによる診断的治療が試みられることもある。
●非淋菌性化膿性関節炎
非淋菌性化膿性関節炎(以下、化膿性関節炎)の鑑別診断は、急性単関節炎の中でも最も重要である。診断・治療が適切に行われた場合であっても、非可逆的な関節破壊が起こることがあり、常に疑ってかかることが必要である。また、関節リウマチ・乾癬性関節炎など、関節疾患の存在は化膿性関節炎の危険因子であり、臨床的にしばしば悩ましい状況を作り出すことが多い。よって、慢性関節炎の患者に「これまでとは異なる」単関節炎が生じたときには、十分に否定されるまで化膿性関節炎として対応するのが望ましい。
化膿性関節炎の治療は、関節液の塗抹・グラム染色の結果を参考にして、抗菌薬を選択するのが一般的だ。ただし、関節液のグラム染色が陽性になるのは、化膿性関節炎の症例全体の約50%に過ぎない。上述のように化膿性関節炎を疑う臨床証拠があれば、リスクファクターを考慮しつつEmpiricalな治療を始める必要があるだろう。
本邦の保険適応症などを考慮すると、グラム染色の結果を基にしたEmpiricalな治療の一例としては以下のようになる 。
・Gram-positive cluster:Cefazolin 2g×8時間間隔(本邦の用量は最大5g/day)
・MRSA感染症が疑われるとき:Vancomycin
・Gram-positive in chain:Penicillin G or ABPC
・Gram-negative Cocci:Ceftriaxone
・Gram-negative Rod:Cefepime 1g×8時間間隔
化膿性関節炎の治療効果を高めるためには、罹患関節からの排膿(ドレナージ)が必須であると考えられている。これは無作為化比較試験(randomized controlled trial:RCT)によって裏付けられたものではなく、専門家の意見によるものだが、多くの場合(治療効果の確認の意味も含めて)でドレナージの施行が勧められる。外科的(関節鏡下・関節切開)排膿と穿刺・吸引のいずれが優れているかについて、成人を対象にした前向き試験(prospective study)は存在せず、後ろ向き試験(retrospective study)では穿刺・吸引による排膿の方が、化膿性関節炎の初期治療として優れている可能性が示唆されている 。
また、関節の安静(joint immobilization)について一致した見解はなく、安静よりも早期からのリハビリテーションが筋萎縮・関節拘縮の予防につながるとする意見もあるようだ。
その他の感染症による関節炎
●反応性関節炎
下肢を中心とした少関節炎(oligoarthritis)、あるいは移動性関節炎を来す。HLA-B27抗原陽性患者での頻度が高いが、診断を確定する検査はなく、病歴・臨床症状から診断するしかない。性感染症、結膜炎、尿道炎、手指炎(dactylitis)、付着部炎(enthesopathy)、口腔内潰瘍、仙腸関節炎(sacroillitis)などの所見が先行してある場合には注意を要する。通常は一過性だが、15%〜30%の患者で慢性関節炎に移行することを意識しておく必要がある。
●海外渡航後の発熱+関節痛
海外渡航歴のある患者の発熱を診療するとき、マラリア、デング熱、レプトスピラ感染症、腸チフス、リケッチア感染症、アルボウイルス感染症(チクングニヤウイルス、ウエストナイルウイルスなど節足動物が媒介する感染症)などが鑑別診断の候補に挙がる。この場合、特にマラリア、デング熱の場合、高サイトカイン血症に伴う非特異的な関節痛をきたすことがあるので、見逃してはならない。
また、チクングニヤウイルス感染症の場合では、発熱に加えて強い関節痛が前景に立ち、発疹が75%、結膜充血が20%に認められたとする報告がある。潜伏期間は短く、長くて14日間、平均 して2〜4日間である。手関節・足関節・手指の指節間関節などを侵し、小関節の罹患が目立つのが特長で、治療は主にNSAIDsによる対症療法となる。なお、本邦での輸入症例については、国立感染症研究所のウェブサイトを参照してほしい。
以上概観したように、数多くの感染症が関節症状を来す。特に急性単関節炎においては、化膿性関節炎を必ず念頭に置くべきであり、また淋菌感染症・HIV感染症など、いわゆる「性感染症」に分類される疾患が「関節痛」を主訴に来院し得ることを強調したい。
|
![]()
![]()

![]()
![]()
